Sieć szpitali, która miała ułatwić pacjentom dostęp do świadczeń zdrowotnych, a dyrektorom zarządzanie placówkami nie poprawiła ani sytuacji chorych, ani finansów większości badanych szpitali - tak wynika z raportu Najwyższej Izby Kontroli.
System podstawowego szpitalnego zabezpieczenia świadczeń opieki zdrowotnej działa od 1 października 2017 roku.
Tak zwaną sieć tworzą 594 szpitale, w których w sumie jest ponad 145 tysięcy łóżek. Placówki zostały podzielone na kilka poziomów. Do poziomu szpitali I stopnia zakwalifikowano 283 placówki, a do szpitali II stopnia (realizujących bardziej skomplikowane świadczenia) - 96. Do szpitali III stopnia (wieloprofilowych szpitali specjalistycznych) - zakwalifikowano 62 placówki.
W sieci znajduje się także 20 szpitali onkologicznych, 30 pulmonologicznych, 13 pediatrycznych i 90 placówek ogólnopolskich (instytutów oraz szpitali klinicznych).
Zdaniem NIK, tworząc sieć nie brano pod uwagę ani społecznych potrzeb, ani możliwości diagnostycznych i terapeutycznych konkretnego szpitala. Jak wskazano, nie uwzględniono między innymi jego znaczenia w zapewnieniu bezpieczeństwa zdrowotnego w regionie - nie kierowano się sytuacją demograficzną i epidemiologiczną na obszarze funkcjonowania placówki, ani stopniem dostosowania jej infrastruktury do obowiązujących przepisów.
Sieć szpitali
Jak wskazano w komunikacie, jednym z głównych celów utworzenia sieci szpitali było poprawienie ich sytuacji finansowej. "Nowy system miał umożliwić elastyczniejsze gospodarowanie pieniędzmi, a w efekcie stopniowe wychodzenie z długów. Tymczasem proces zadłużania się badanych placówek, które już wcześniej miały problemy w większości przypadków jeszcze przyspieszył, pogorszyła się także sytuacja tych szpitali, którym w przeszłości wiodło się lepiej" - podkreślili kontrolerzy.
Powodem był szybki wzrost niezależnych od tych placówek kosztów, na które złożyły się między innymi ustawowe wzrosty wynagrodzeń lekarzy i pielęgniarek.
Kontrola objęła 29 placówek w sześciu województwach: lubuskim, dolnośląskim, mazowieckim, podlaskim, pomorskim i śląskim.
Z ustaleń NIK wynika, że w pierwszych trzech kwartałach 2018 roku przychody kontrolowanych szpitali były wyższe niż w analogicznym okresie 2017 roku o prawie 13 procent, ale koszty o ponad 17 procent. Tymczasem - jak dodano - NFZ kompleksowo podniósł wysokość świadczeń w całym badanym okresie tylko raz, w 2017 roku - o 4 procent.
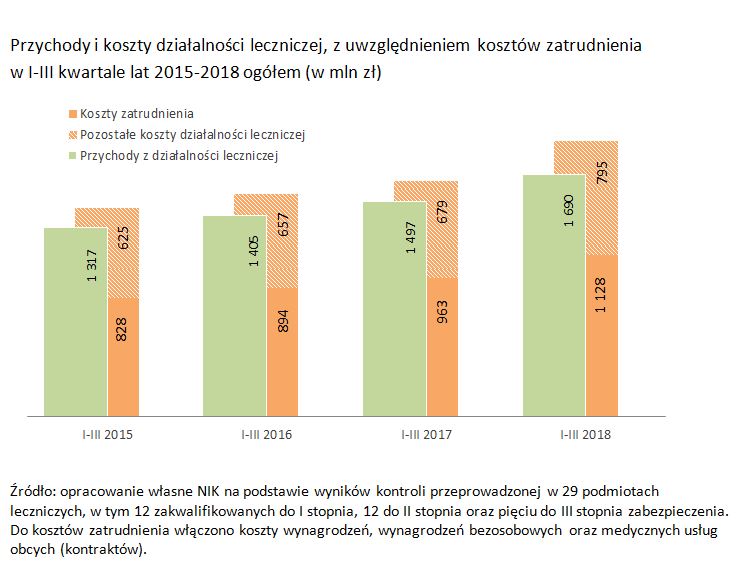
Kontrolerzy wskazali, że rosnąca różnica w poziomie uzyskiwanych przychodów i ponoszonych kosztów skutkowała wzrostem zobowiązań szpitali oraz niekorzystnymi wynikami finansowymi.
"W sumie spośród 29 badanych przez NIK placówek, na koniec września 2018 roku 23 (79,3 procent) odnotowały ujemny wynik finansowy, a w porównaniu z wrześniem 2017 roku pogorszyła się sytuacja ekonomiczna 22 szpitali" - czytamy.
Dodano, że wraz z utworzeniem sieci szpitali, istotnie zmienił się sposób finansowania tych placówek - teraz jest oparty przede wszystkim na ryczałcie wypłacanym przez Narodowy Fundusz Zdrowia. Kontrolerzy zwrócili uwagę na problemy w funkcjonowaniu tego rozwiązania.
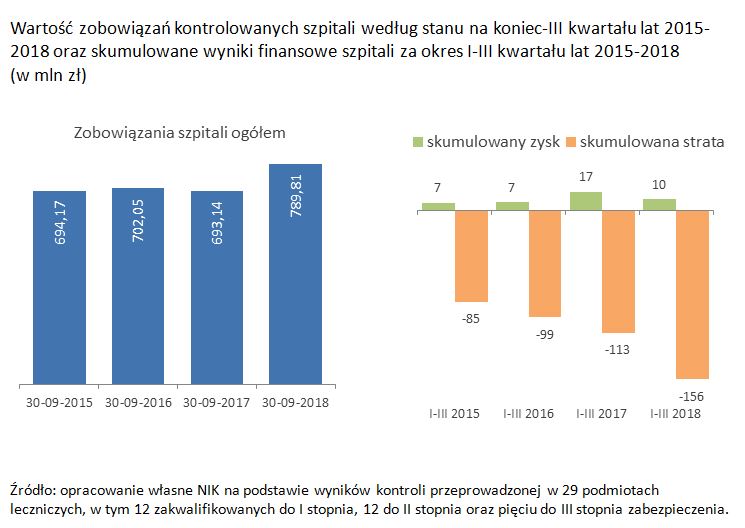
"NFZ nie płaci jednak za świadczenia ponadlimitowe, nie gwarantują one także podwyższenia ryczałtu w przyszłości. Żeby szpital, który zrealizował świadczenia powyżej ryczałtu mógł dostać więcej pieniędzy z NFZ, inny z tego samego województwa musiałby ich wykonać mniej" - wskazano.
Kompleksowość świadczeń
NIK przypomniała, że jednym z celów utworzenia sieci szpitali było także poprawienie dostępu pacjentów do świadczeń specjalistycznych.
"To placówka, do której został skierowany miała mu zapewnić nie tylko świadczenia szpitalne, ale także po zabiegach czy badaniach - leczenie ambulatoryjne i rehabilitacyjne. Udzielanie takich świadczeń miało być podyktowane przede wszystkim potrzebami zdrowotnymi tych osób, a nie stanem finansów szpitala" - wskazano.
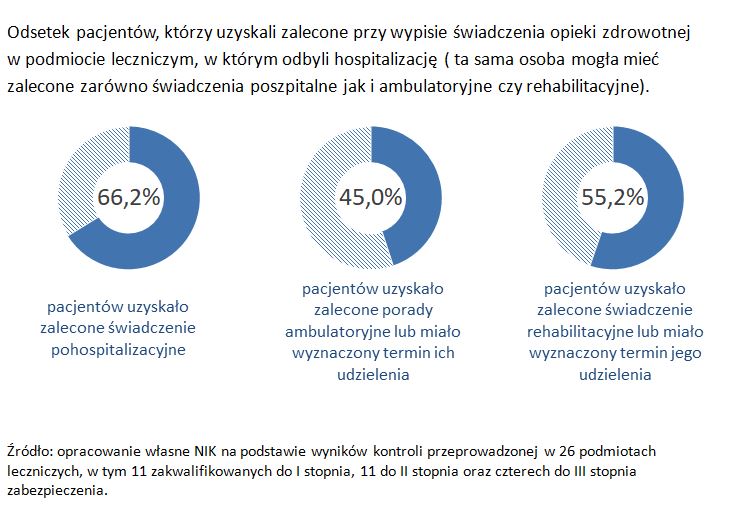
Kontrolerzy zaznaczyli, że do sieci weszły jednak także takie placówki, które choć miały wymagane oddziały, to pacjentom niektórych z nich nie były w stanie zapewnić leczenia ambulatoryjnego. "Tak było w przypadku sześciu z 29 kontrolowanych szpitali, a jednym z powodów mógł być brak zapisu w ustawie, który wskazywałby na konieczność uruchomienia przez nie nowych poradni" - czytamy. Jak dodano, do szczegółowych badań kontrolerzy wytypowali 80 pacjentów każdej z 29 kontrolowanych placówek (z dwóch oddziałów), wypisanych w listopadzie 2017 roku i w kwietniu 2018 roku. Z zebranych danych wynika, że zalecane im świadczenia pohospitalizacyjne otrzymało prawie 70 procent chorych, ale mniej niż połowa uzyskała porady ambulatoryjne lub miała wyznaczony ich termin.
"Kontrola NIK pokazała, że spora część pacjentów nie otrzymała zaleconych przy wypisie świadczeń. W przypadku tych poszpitalnych, głównie dlatego, że pacjenci nie zgłaszali się na dalsze leczenie w placówkach, w których byli wcześniej hospitalizowani, natomiast w przypadku porad ambulatoryjnych i świadczeń rehabilitacyjnych przyczyną był również brak w strukturze szpitala komórki organizacyjnej, w której można było kontynuować leczenie" - wskazano.
Nadmiar niewykorzystanych łóżek
Kontrolerzy zwrócili także uwagę na nadmiar niewykorzystanych łóżek.
Zdaniem NIK, pożądany wskaźnik to około 80 procent, tymczasem - jak wynika z kontroli - w badanym okresie ponad połowa badanych oddziałów miała wskaźnik wykorzystania szpitalnych łóżek na poziomie poniżej 60 procent.
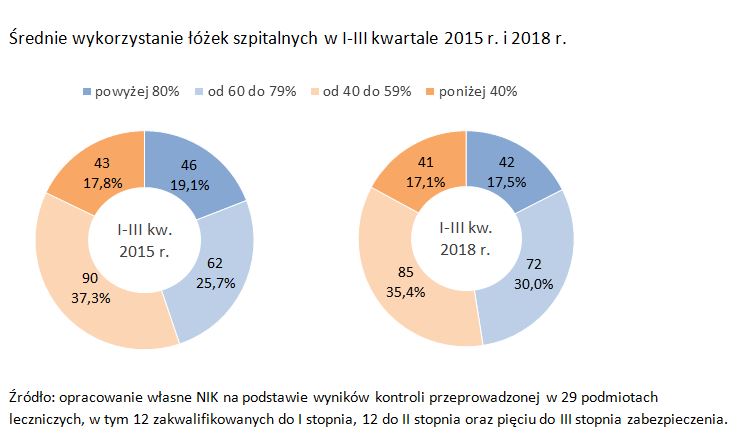
Jak czytamy, najgorzej sytuacja przedstawiała się w szpitalach zakwalifikowanych do I poziomu zabezpieczenia. Najwięcej niewykorzystanych łóżek było na oddziałach ginekologiczno-położniczych, neonatologicznych, pediatrycznych i okulistycznych.
Zdaniem Izby sytuację można było poprawić przesuwając łóżka z tych oddziałów, w których występował ich nadmiar do tych, które miały niewystarczająco rozwinięte zaplecze infrastrukturalne, a także przekwalifikowania części z nich na łóżka o charakterze długoterminowym.
Wnioski NIK
Najwyższa Izba Kontroli zaapelowała "o zapewnienie finansowania działalności szpitali w sposób adekwatny do tempa wzrostu kosztów leczenia, z przyczyn od nich niezależnych, umożliwiającego bilansowanie się działalności szpitali".
Ponadto, kontrolerzy domagają się między innymi podjęcia działań systemowych, które doprowadzą do lepszego wykorzystania łóżek szpitalnych oraz powiązanie ich liczby z sytuacją demograficzną i epidemiologiczną na danym obszarze geograficznym.
Do wyników kontroli NIK odniósł się Janusz Cieszyński, podsekretarz stanu w Ministerstwie Zdrowia. Jak wyjaśnił w stanowisku, "wartość świadczeń opieki zdrowotnej finansowanych przez Narodowy Fundusz Zdrowia w danym roku, jest zdeterminowana poziomem środków zapisanych na ten cel w planie finansowym Funduszu zatwierdzonym przez ministra zdrowia w porozumieniu z ministrem finansów". "Wartość środków finansowych przeznaczonych na zakup świadczeń, wynika z wartości prognozowanych przychodów NFZ, w tym w szczególności z tytułu składki na ubezpieczenie zdrowotne, będących pochodną podstawy wymiaru składki na ubezpieczenie zdrowotne oraz wymiaru tej składki" - dodał Cieszyński. Jednocześnie podkreślając, że "w ramach tych środków finansowych NFZ jest zobowiązany do zapewnienia świadczeniobiorcom równego dostępu do świadczeń opieki zdrowotnej we wszystkich rodzajach świadczeń". Przedstawiciel MZ zaznaczył także, że aktualnie obowiązujące przepisy "dają prezesowi NFZ odpowiednie instrumenty, pozwalające reagować na wzrastające koszty świadczeń opieki zdrowotnej".
Jak wynika z sondażu Kantar dla "Faktów" TVN i TVN24, służba zdrowia to najważniejszy temat kampanijny dla Polaków.
Autor: mb / Źródło: tvn24bis.pl
Źródło zdjęcia głównego: Shutterstock